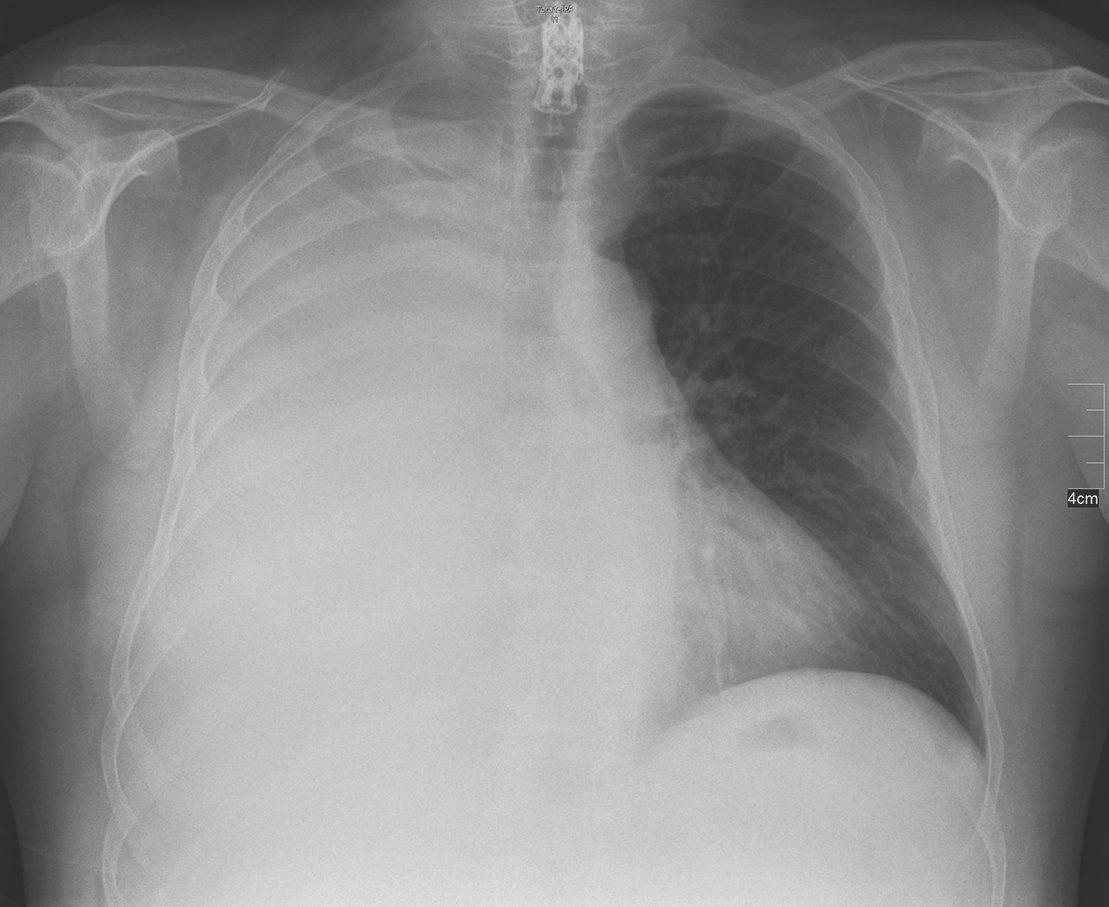
L’épanchement pleural désigne la présence d’une quantité excessive de liquide dans la cavité pleurale.
L’espace où le liquide s’accumule entre la paroi thoracique et les poumons s’appelle cavité pleurale.
Cet espace est délimité par deux plèvres :
- La plèvre viscérale (ou feuillet viscéral) est la membrane interne du poumon,
- La plèvre pariétale (ou feuillet pariétal) est la couche la plus extérieure et touche la cage thoracique.
Entre les poumons et la paroi thoracique se trouve une fine couche de liquide d’environ 10 à 15 ml.
Ce liquide est essentiel parce qu’il agit comme lubrifiant entre le thorax et les poumons : il évite le frottement lors de la respiration.
On parle d’épanchement pleural lorsque le liquide dans la cavité pleurale dépasse 200 à 300 ml.
L’épanchement peut être :
- Unilatéral (à gauche ou à droite seulement), cela se produit par exemple en cas d’embolie ou de cirrhose,
- Bilatéral, cela peut être provoqué par une insuffisance cardiaque.
On parle d’épanchement libre ou cloisonné lorsqu’il se déplace selon la position du patient.
Dans ce cas, il est :
- Basal, s’il se trouve à la base du poumon,
- À l’apex, s’il se trouve au sommet du poumon (partie supérieure).
On parle d’épaississement pleural fibreux quand le liquide se modifie et devient du tissu fibreux. Dans ce cas, il peut obstruer la respiration.
| Origine du liquide dans la cavité pleurale – en savoir plus |
Les plèvres sont des membranes semi-perméables constituées :
Le liquide pleural se renouvelle continuellement.
|
Causes de l’épanchement pleural
Il y a deux catégories d’épanchement pleural :
- Les exsudats, il s’agit de liquides troubles ou sombres qui peuvent également contenir :
- Du sang : on parle d’exsudat hémorragique,
- Du liquide lymphatique, dit chylothorax,
- Du pus, appelé exsudat purulent ou empyème.
- Les transsudats sont des liquides clairs aqueux ou transparents.
Les différences principales entre le liquide pleural transsudatif ou celui exsudatif sont :
- Le taux de protéines totales :
- L’exsudat a un taux de protéines > 30g/L ;
- Le transsudat a un taux de protéines < 30g/L.
- Le rapport entre la concentration de protéines totales dans le liquide pleural par rapport au plasma :
- > 0.5 pour l’exsudat,
- < 0.5 pour le transsudat.
- Le rapport entre les taux d’LDH (lactate déshydrogénase) dans le liquide pleural par rapport au plasma :
- L’exsudat a un rapport > 0.6,
- Le transsudat a un rapport < 0.6.
Les causes dépendent du type d’épanchement.
Épanchement pleural transsudatif
Le transsudat est causé par l’entrée de liquide dans la cavité pleurale à cause d’une altération de la pression sanguine dans les vaisseaux capillaires des plèvres. Dans l’épanchement pleural de type transsudatif les vaisseaux capillaires sont intacts.
Il existe plusieurs causes, mais la plus fréquente est l’insuffisance ventriculaire gauche.